La artrosis es una enfermedad caracterizada por la destrucción gradual de la articulación debido al desarrollo de cambios distróficos en los tejidos. Según quién, cada décimo residente del planeta se enfrenta a este problema. Después de 50 años, el riesgo de ocurrencia de la enfermedad es de aproximadamente el 30%, y en 70 años alcanza el 80-90%.
información general
La artrosis es un proceso crónico a largo plazo que afecta no solo las articulaciones. A medida que avanza, los cambios distróficos y degenerativos también son sorprendentes el aparato auxiliar. En el proceso, el paciente se enfrenta a la inflamación del cartílago y el tejido óseo, la cápsula de la articulación y la bolsa periosemancial, así como los músculos, los ligamentos y el tejido subcutáneo en contacto con ellos.
Independientemente de la localización, el proceso patológico pasa de acuerdo con un solo esquema. Primero, en el grosor de la tela, se altera el equilibrio entre los procesos de crecimiento y destrucción del cartílago, y el equilibrio se cambia a favor de la distrofia y el desarrollo inverso (degeneración). En este momento, se producen los cambios invisibles para el ojo en la microestructura del cartílago, lo que conduce a su adelgazamiento y agrietamiento.
A medida que avanza la enfermedad, la articulación pierde su elasticidad y se vuelve más densa. Esto reduce su capacidad para depreciarse, la tasa de daño tisular aumenta constantemente debido a la vibración y el microtrauma durante los movimientos. El adelgazamiento de la capa cartilaginosa provoca el crecimiento activo de las estructuras óseas, como resultado de lo cual se desarrolla los picos y las repisas en la superficie lisa de la articulación: se desarrolla la osteoartrosis. Los movimientos se vuelven cada vez más limitados y dolorosos. Se desarrollan espasmos de los músculos que rodean el área afectada, lo que exacerba el dolor y deforma la extremidad.
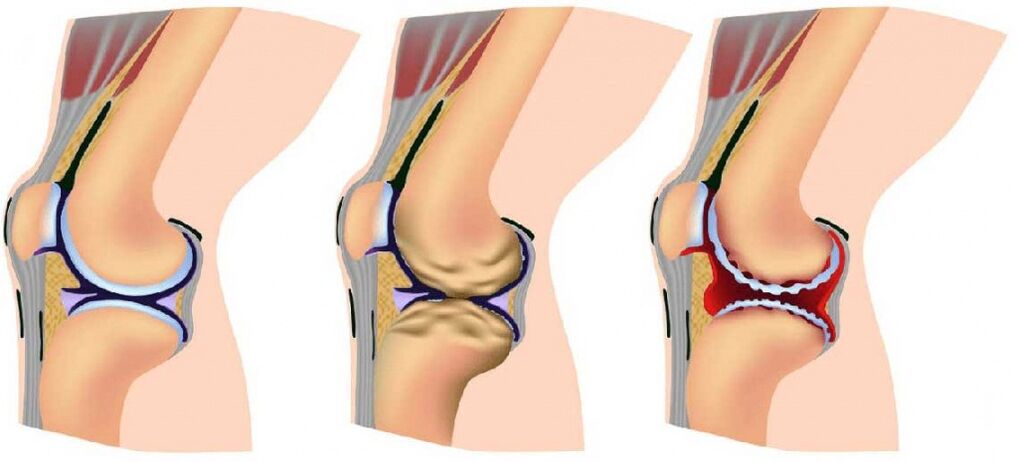
Etapas de la enfermedad
La artrosis de las articulaciones se desarrolla gradualmente y en el proceso tres etapas secuenciales que determinan la gravedad de la enfermedad:
- Etapa 1: la patología no se detecta en una rayos x o ultrasonido, pero los procesos de destrucción ya se han lanzado; La composición de los cambios en el líquido articular, como resultado de los cuales los tejidos se obtienen menos que las criaturas nutritivas y se vuelven más sensibles; El aumento de la carga en el área de daño causa inflamación (artritis) y dolor;
- La segunda etapa se caracteriza por la destrucción activa de la tela de cartílago, y aparecen picos y crecimientos de huesos a lo largo de los bordes de la plataforma articular (área de contacto de superficies); En este momento, el dolor se vuelve familiar y los procesos inflamatorios se vuelven más fuertes o más débiles; Los espasmos asociados con la articulación de los músculos se observan periódicamente;
- Etapa 3: Las áreas de destrucción afectan casi toda la superficie del cartílago, la plataforma articular está deformada, la extremidad lesionada se desvía de su eje; El volumen de movimientos se reduce, y los ligamentos se están debilitando y se vuelven cortos.
Algunos expertos también distinguen la etapa IV de desarrollo de la artrosis. Se caracteriza por la inmovilidad casi completa de la articulación.
Tipos
Dependiendo de la causa de la enfermedad, se distinguen la artrosis primaria y secundaria. En el primer caso, la patología surge independientemente en el contexto de un efecto integral de los factores predisponentes. La forma secundaria es el resultado de otras enfermedades y se divide en los siguientes grupos:
- daño a las articulaciones que ocurrieron debido a trastornos metabólicos o enfermedades endocrinas (gota, diabetes mellitus, acromegalia, hiperparatiroidismo);
- Destrucción asociada con patologías congénitas (enfermedad de Pedget, dislocación congénita de los labios, escoliosis, hemofilia, etc.);
- Artrosis post -trraumática, que surgió en el contexto de fracturas, grietas, procesos necróticos o operaciones quirúrgicas, así como debido a las características de la profesión.
La mayor demanda es la clasificación de la osteoartritis, dependiendo de la localización del proceso patológico:
- Gonartrosis: la lesión de la rodilla, una de las variedades de las cuales es la artrosis de paletas, la destrucción de la articulación entre el hueso femoral y la rótula;
- Artrosis de la articulación del tobillo: ocurre en el fondo de una carga grande y lesiones frecuentes;
- Artrosis de las articulaciones del pie: el pulgar a menudo sufre en la unión con el pie; La derrota se desarrolla en el contexto de la deformación de la gota o el valgo;
- La artrosis del hombro se caracteriza por el daño al hombro y a menudo se encuentra a una edad temprana en un contexto de mayor actividad física (motores, atletas, constructores);
- COKSARTROSIS: daño a la articulación de la cadera; Tal vez tanto uno -lado como bilateral y es una de las causas frecuentes de discapacidad en personas mayores de 50 años;
- Artrosis vertebral: la destrucción de los discos cartilaginosos entre las vértebras, con mayor frecuencia afecta la columna cervical y lumbar;
- Artrosis de las articulaciones del cepillo: las articulaciones de los dedos se ven afectadas con mayor frecuencia, las patologías son especialmente susceptibles a las mujeres en la menopausia;
- Artrosis de la articulación temporomandibular: es bastante rara, con mayor frecuencia en el contexto de la inflamación crónica debido a trastornos de mordedura o prótesis inadecuadas;
- Artrosis de la articulación del codo: una forma rara de la enfermedad, con mayor frecuencia asociada con lesiones de esta área.
Las razones del desarrollo
El factor principal en el desarrollo de la artrosis es el desajuste entre la prueba y la capacidad de la articulación de la articulación para resistir esta carga. Agudo o crónico, este proceso inevitablemente conduce a la destrucción de los tejidos.
La lista de causas que aumentan el riesgo de artrosis de cualquier localización incluye:
- herencia;
- Patología endocrina (diabetes);
- Lesiones del aparato articular: contusiones, dislocaciones, fracturas o grietas de huesos dentro de la bolsa de la articulación, descansos completos o parciales de ligamentos que penetran en heridas;
- Aumento regular de la carga articular asociada con la profesión;
- obesidad;
- hipotermia;
- Enfermedades inflamatorias transferidas: artritis aguda, tuberculosis, etc.;
- enfermedades sanguíneas en las que a menudo ocurren hemorragias en la articulación (hemofilia);
- cambios agudos en el fondo hormonal (embarazo, menopausia);
- Trastornos circulatorios locales en relación con la aterosclerosis, venas varicosas, tromboflebitis, etc.;
- enfermedades autoinmunes (artritis reumatoide, lupus eritematoso sistémico, etc.);
- Dyplasia del tejido conectivo (patología congénita, acompañada, incluida la movilidad excesiva de las articulaciones);
- patologías congénitas del sistema musculoesquelético (pies planos, displasia o dislocación congénita de la articulación de la cadera, etc.);
- edad superior a 45-50 años (el aumento del riesgo se asocia con una disminución en la síntesis de colágeno);
- osteoporosis (vacío óseo);
- intoxicación crónica del cuerpo (incluidas sales de metales pesados, drogas, alcohol);
- Intervenciones quirúrgicas en las articulaciones.
Síntomas
Los síntomas de la artrosis prácticamente independientemente de su causa y localización, ya que los cambios en las articulaciones van según el mismo escenario. La enfermedad se desarrolla gradualmente y comienza a manifestarse, ya cuando el cartílago está bastante dañado.
Uno de los primeros signos de disfunción es el crujido en el área del problema durante el movimiento. La mayoría de las veces, ocurre cuando la rodilla o el hombro están dañados. Al mismo tiempo, una persona puede sentir una ligera disminución de la movilidad después de la inacción prolongada, por ejemplo, por la mañana.
Cuando se les preguntó qué síntomas aparecieron con la artrosis, la mayoría de los pacientes primero llaman dolor. Al principio, insignificante y débil, gradualmente gana fuerza, evitando que se mueva normalmente. Dependiendo del escenario y la localización de la patología, una persona puede sentir:
- Dolores de inicio: ocurren durante los primeros movimientos después de la inacción prolongada de la articulación y se asocian con la formación en la superficie del cartílago de la película delgada de la tela destruida; Después del comienzo del trabajo, la película cambia y la incomodidad desaparece;
- Dolor con esfuerzo físico prolongado (de pie, caminar, correr, etc.): aparece debido a una disminución en las propiedades de desorganización de la articulación de la articulación;
- Dolor meteorológico: provocado por baja temperatura, humedad, cambios de presión atmosférica;
- Dolor nocturno: asociado con el estancamiento venoso y una mayor presión arterial dentro de los huesos;
- Bloqueo de la articulación: dolor agudo y severo asociado con la infracción de un trozo de cartílago o hueso ubicado en la cavidad articular.
A medida que se desarrolla la artrosis, los síntomas se vuelven más notables, el paciente señala los siguientes signos:
- un aumento de la rigidez matutina;
- fortalecer y aumentar la duración del dolor;
- disminución de la movilidad;
- deformación articular debido a los crecimientos óseos;
- Deformación de los huesos y los tejidos circundantes: el proceso es bien notable en las extremidades y los dedos de las manos, que se vuelven notablemente curvados.
Cuando se adjunta la inflamación, el área afectada se hincha, se sonroja y se calienta al tacto. Presionarlo causa un fuerte aumento en el dolor.

Análisis y diagnósticos
El diagnóstico de la artrosis se dedica al médico ortopédico. Realiza una encuesta detallada del paciente para identificar quejas y anamnesis. El médico en detalle sobre el momento de la aparición de los primeros signos y la velocidad de su desarrollo, las lesiones y las enfermedades, la presencia de problemas similares en los familiares.
Un análisis de sangre general le permite identificar un proceso inflamatorio, que a menudo acompaña a la artrosis.
El método principal de diagnóstico es la radiografía. En la imagen, los siguientes signos se visualizan claramente:
- estrechamiento de la brecha conjunta;
- Cambiar los contornos de los huesos de contacto;
- estructura ósea perturbada en el área afectada;
- Crecimientos óseos (osteófitos);
- curvatura del eje de la extremidad o dedo;
- Subluxación de la articulación.
Para un diagnóstico más detallado, se pueden recetar:
- tomografía computarizada (CT);
- Imágenes de resonancia magnética (MRI);
- Ultrasonido de la articulación;
- artroscopia (examen interno de la cavidad articular utilizando una cámara introducida a través de una pequeña punción);
- Giratrafía (evaluación del estado de los huesos y el metabolismo en ellos por la introducción de drogas radiofarmacéuticas).
En caso de sospecha de la naturaleza secundaria de la enfermedad, se recetan pruebas y consultas apropiadas de especialistas estrechos.
Tratamiento de la artrosis de las articulaciones
La elección de la metodología para el tratamiento de la artrosis de las articulaciones depende de la causa de la enfermedad, sus etapas y síntomas. En el arsenal de los médicos hay:
- drogas;
- tratamiento sin fragmento;
- Métodos quirúrgicos.
Además, el paciente necesita observar estrictamente una dieta y ajustar su estilo de vida para minimizar más daños a las articulaciones.
Tratamiento con drogas
El nombramiento de drogas para la artrosis persigue dos objetivos principales:
- eliminación del dolor y la inflamación;
- Restauración de tela de cartílago o, al menos, detiene una mayor degeneración.
Para facilitar la condición del paciente, se utilizan varios tipos de medicamentos:
- fármacos antiinflamatorios no esteroidales en forma de tabletas, inyecciones, ungüentos o velas; Alivian bien el dolor y la inflamación;
- Hormonas (corticosteroides): se muestran en dolores severos y, con mayor frecuencia, se introducen directamente en la cavidad articular;
- Otros analgésicos, por ejemplo, acción antiespasmódica: ayudar a reducir el nivel de dolor al relajar los músculos;
Es importante recordar: todos los tipos de analgésicos se usan solo para facilitar la condición del paciente. No afectan la condición del cartílago, y con uso prolongado aceleran su destrucción y causan efectos secundarios graves.
Los principales preparativos para la restauración de las articulaciones hoy en día son los condroprotectores. Contribuyen a la saturación del cartílago con nutrientes, detienen el monumento y comienzan los procesos de crecimiento celular. Las medias tienen un efecto solo en la etapa temprana y promedio del desarrollo de la enfermedad y sujeto a un uso regular a largo plazo.
Las preparaciones que mejoran la microcirculación en los tejidos y los anti -los meditivos ayudan a mejorar el efecto de los condroprotectores. El primero proporciona un buen suministro del área afectada con oxígeno y nutrientes, y el segundo ralentiza los procesos de destrucción del tejido.
La selección de medicamentos específicos, su dosificación y el régimen de administración se dedica al médico.
Tratamiento no flog
El tratamiento no flog incluye los siguientes métodos:
- fisioterapia:
- Terapia de onda de choque: destruye los crecimientos óseos y estimula la circulación sanguínea debido a los efectos del ultrasonido;
- Electromioestimulación automatizada: exposición a impulsos eléctricos para estimular la contracción muscular;
- Ultrafonoforesis: el efecto del ultrasonido en la combinación usando drogas;
- Ozonoterapia: la introducción de una mezcla de gas especial en la cápsula articular;
- Educación física de fisioterapia;
- mecanoterapia: terapia de ejercicio con simuladores;
- Tráfico de articulación para reducir la carga;
- masaje.
Tratamiento quirúrgico
Muy a menudo, se requiere la ayuda de un cirujano en las etapas severas de la enfermedad. Dependiendo de la localización del proceso patológico y el grado de lesión, se puede prescribir:
- Punción: una punción de la articulación con la eliminación de una parte del fluido y, según indicaciones, la administración de drogas;
- Osteotomía correctiva: eliminación de parte del hueso, seguida de fijación de un ángulo diferente para eliminar la carga de la junta;
- Endoprothetics: reemplazo de la articulación dañada con una prótesis; Used in extremely neglected cases.
Artrosis en niños
La artrosis se considera una enfermedad de los ancianos, pero también se puede encontrar en los niños. La causa más común de la patología es:
- patología congénita del tejido conectivo;
- lesiones graves;
- herencia;
- trastornos metabólicos y el trabajo de las glándulas de la secreción interna;
- trastornos ortopédicos (pies planos, escoliosis, etc.);
- sobrepeso.
La artrosis de los niños rara vez se acompaña de síntomas pronunciados: el dolor se duele y prácticamente no hay rigidez y limitación de la función. Los cambios monotéticos se detectan en una rAy, MRI y ultrasonido. En el proceso de tratamiento, los mismos productos se utilizan que en los adultos. Se presta máxima atención a la terapia con ejercicio y la fisioterapia, ya que a una edad temprana son especialmente efectivas. Sin tratamiento, la enfermedad tarde o temprano pasa a la etapa avanzada con una pérdida completa de movilidad.
Dieta
La dieta es uno de los factores más importantes en el tratamiento de la artrosis. En presencia de exceso de peso, es necesario reducirlo para reducir la carga en las articulaciones. En este caso, se prescribe una dieta equilibrada con deficiencia de calorías. Independientemente del índice de masa corporal, los médicos recomiendan abandonar completamente:
- carbohidratos rápidos (azúcar, postres, harina);
- alcohol;
- especias;
- legumbres;
- té fuerte y café;
- Platos excesivamente grasos y afilados.
Enlatados y despojos no están excluidos, sino significativamente limitados, así como sal. La nutrición ideal para la osteoartritis incluye:
- Variedades de carne bajas en grasas;
- peces y mariscos;
- huevos;
- productos lácteos;
- Aceites vegetales de linaza y oliva;
- verduras y frutas, una gran cantidad de verduras;
- Cereales moderados, pasta de pasta dura;
- Productos con un alto contenido de colágeno (gelatina, vertido, gelatina).
Prevención
La artrosis es más fácil de advertir que tratar. Para mantener la salud conjunta durante muchos años, se recomienda:
- conducir un estilo de vida activo;
- Haga ejercicio regularmente y visite la piscina;
- Coma correctamente, use suficiente omega-3 y colágeno;
- evitar el excedente del IMC;
- Use zapatos cómodos.
Si la enfermedad se diagnostica en una etapa temprana, se recomienda someterse regularmente al tratamiento con spa, así como excluir los factores de riesgo profesional: estadía a largo plazo en las piernas, gravedad de elevación, vibración.
Consecuencias y complicaciones
La artrosis progresa muy lentamente. Al realizar la receta de un médico, su corriente se ralentiza significativamente, lo que le permite mantener la movilidad articular mucho más tiempo. Consecuencias no reversibles se desarrollan sin tratamiento:
- deformación articular pronunciada;
- disminución de la movilidad hasta su pérdida completa (anquilosis);
- acortamiento de la extremidad (con daño a la rodilla o articulación femoral);
- Deformación de huesos, curvatura de las extremidades y dedos.
Pronóstico
El pronóstico para la artrosis depende de la forma de la enfermedad, su grado y calidad del tratamiento. La patología es una de las causas frecuentes de discapacidad, y en casos avanzados, la capacidad de moverse y el servicio personal. En formas severas de daño a las articulaciones de la rodilla y la cadera, el paciente recibe el primer o segundo grupo de discapacidad (dependiendo de la etapa y el volumen de daño).
























